Pas de jeu d'enfant : comparaison de deux antipyrétiques
La fièvre comme indicateur :
La fièvre, qui est l'un des plus anciens indicateurs de maladie chez les mammifères, est l'un des motifs les plus courants de consultation médicale dans le monde. La fièvre est souvent perceptible en réaction à une inflammation, une infection ou un traumatisme. Outre une augmentation de la température corporelle, la fièvre se manifeste souvent par d'autres comportements pathologiques. C'est précisément pourquoi il est important de savoir quel type de médicament utiliser (par exemple : par voie intraveineuse, rectale ou orale). Car si l'enfant présente une détresse respiratoire ou des vomissements, par exemple, l'administration par voie rectale ou intraveineuse serait une alternative.
Norme éthique :
Toutes les procédures de l'essai clinique de phase 3 multicentrique, randomisé, en double aveugle et comparatif, récemment publié dans le journal BMC Pediatrics, ont été menées conformément aux normes éthiques de l'institution et/ou du comité de recherche national. Dans cette étude, les patients âgés de 6 mois à 14 ans présentant une température corporelle axillaire (dans l'aisselle) supérieure à 38°C ont été affectés au groupe d'étude ou au groupe témoin.
Méthode et procédure de l'étude :
Le groupe d'étude a d'abord reçu du propacétamol par voie intraveineuse, puis un médicament placebo par voie orale. Les patients du groupe témoin ont été perfusés par voie intraveineuse avec 100ml de solution de chlorure de sodium à 0,9% sans propacétamol. Ensuite, du dexibuprofène oral a été administré. La température corporelle de tous les patients a été mesurée après 0,5, 1, 1,5, 2, 3, 4 et 6 heures de prise orale de placebo ou de dexibuprofène. Aucun autre antipyrétique ou antibiotique n'a été administré dans les 6 heures suivant l'administration du placebo ou du dexibuprofène, sauf si le pédiatre traitant l'a jugé nécessaire.
Au total, 263 patients (125 dans le groupe d'étude) des hôpitaux de l'Université catholique de Corée ont été recrutés. Les températures corporelles des patients du groupe d'étude étaient significativement plus basses (37,73°C contre 38,36°C et 37,25°C contre 37,40°C à 0,5 et 2 heures, respectivement) jusqu'à deux heures après l'administration.
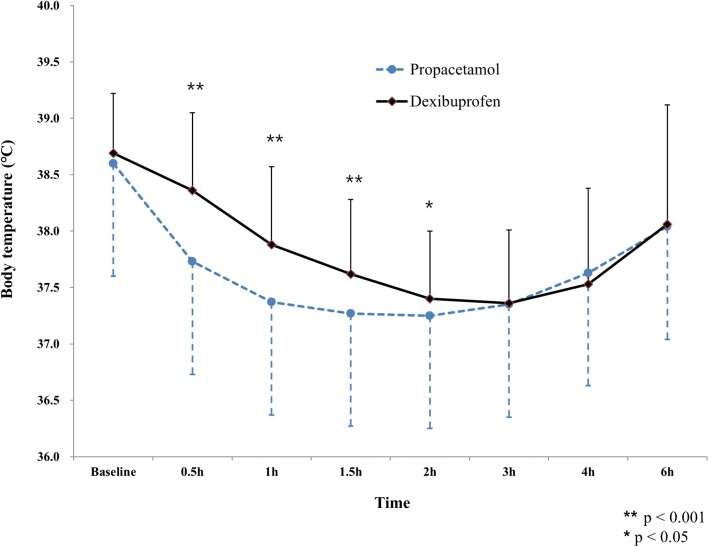
Les températures dans la période 3, 4 et 6 h après l'administration des médicaments ne différaient pas significativement. Une température corporelle inférieure à 38 °C a été atteinte dans les 0,5 h après l'administration de propacétamol, tandis qu'il a fallu environ une heure pour atteindre la température corporelle susmentionnée après l'administration de dexibuprofène. Les deux groupes n'ont pas montré de différences significatives en termes d'amplitude de la baisse de la température corporelle, d'amplitude de la variation de la température corporelle lors de l'administration d'un antipyrétique, de la valeur maximale de la baisse de la température corporelle au cours de la période de 6 heures.La plage de variation de la température corporelle pour l'administration d'un produit fébrifuge - relation temps, la valeur maximale de la baisse de la température corporelle pendant la période d'essai de 6 heures, le nombre de patients (dont la température corporelle s'est normalisée), le délai moyen de la première normalisation de la température corporelle et l'apparition d'effets indésirables, notamment des problèmes gastro-intestinaux, une élévation des enzymes hépatiques et une baisse des plaquettes (par exemple, saignements de nez).par exemple, saignements de nez)
Des examens physiques et des tests de laboratoire (avec numération globulaire complète, analyse de la chimie du sang et analyse d'urine) ont été effectués avant l'administration de l'antipyrétique et lors de la deuxième visite (3 jours après l'administration initiale). Les événements indésirables ont été surveillés tout au long du processus et toutes les occurrences ont été enregistrées.
Résultats de l'étude :
D'après les résultats de l'étude, l'effet antipyrétique du propacétamol intraveineux par rapport au dexibuprofène oral s'est avéré similaire chez les patients ayant de la fièvre à 6 heures. De plus, les valeurs de la température corporelle du premier étaient significativement plus basses que celles du dexibuprofène au cours des deux premières heures. Alors que la concentration du propacétamol (administration intraveineuse) atteint sa valeur maximale en 40 minutes, il faut plus de deux heures pour que le dexibuprofène (administration orale) atteigne sa concentration maximale.
Conclusion :
Le dexibuprofène (contenu, par exemple, dans les comprimés pelliculés Seractil forte) et le propacétamol (contenu, par exemple, dans les suppositoires ben-u-ron) sont les deux antipyrétiques (c'est-à-dire les médicaments antipyrétiques) les plus utilisés chez les enfants et les adolescents. Dans les cas où la voie orale n'est pas possible, le propacétamol peut également être utilisé par voie rectale. Cette voie d'administration est particulièrement indiquée dans les cas où l'enfant souffre de détresse respiratoire ou de vomissements. Dans ce cas, cependant, la biodisponibilité, c'est-à-dire la partie de la dose administrée qui atteint la circulation, serait considérablement réduite (54 % de moins que par la voie orale). C'est pourquoi il est de la plus haute importance de peser le choix entre l'administration intraveineuse, rectale ou orale.
Sources
- Choi SJ, Moon S, Choi UY, Chun YH, Lee JH, Rhim JW, Lee J, Kim HM, Jeong DC (2018): The antipyretic efficacy and safety of propacetamol compared with dexibuprofen in febrile children: a multicenter, randomized, double-blind, comparative, phase 3 clinical trial, BMC Pediatr.
- Dimie Ogoina (2011): Fever, fever patterns and diseases called ‘fever’ —A review, Band 4, 3. Ausgabe, King Saud Bin Abdulaziz University for Health Science, Nigeria: Journal of Infection and Public Health.
- Thrombozytopenie (Netdoktor)
- Medikamente zur Fiebersenkung (Apotheken.de)
- Bioavailability (Sciencedirect)

Danilo Glisic
Dernière mise à jour le 02.12.2020
Votre assistant personnel pour les médicaments
Parcourez ici notre vaste base de données de médicaments de A à Z, avec effets, effets secondaires et dosages.
Tous les principes actifs avec leurs effets, utilisations et effets secondaires, ainsi que les médicaments dans lesquels ils sont contenus.
Symptômes, causes et traitements des maladies et blessures courantes.
Les contenus présentés ne remplacent pas la notice originale du médicament, en particulier en ce qui concerne le dosage et les effets des produits individuels. Nous ne pouvons pas assumer la responsabilité de l'exactitude des données, car elles ont été partiellement converties automatiquement. Pour les diagnostics et autres questions de santé, consultez toujours un médecin.
© medikamio