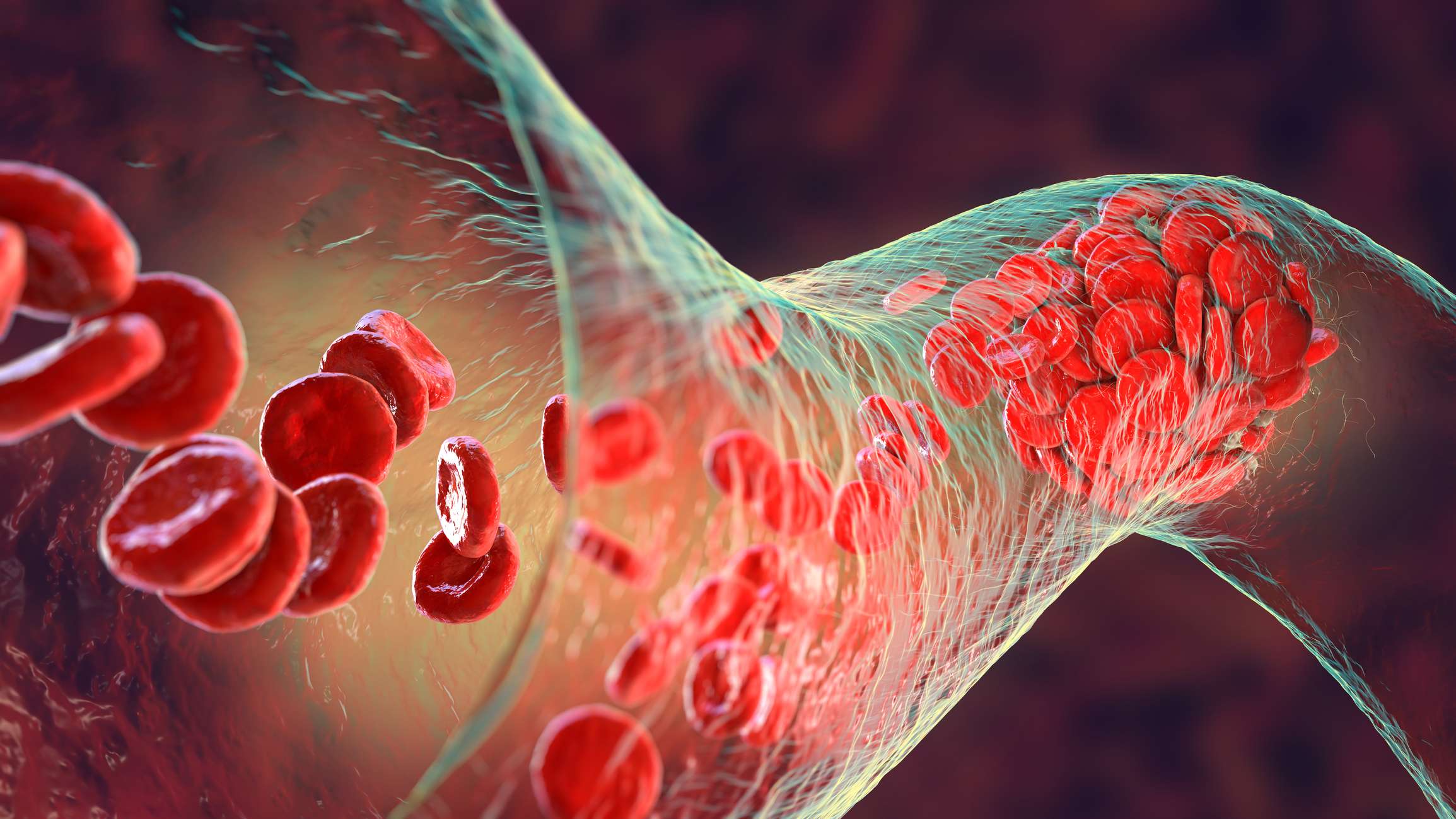
Le purpura thrombotique-thrombocytopénique, tout comme le syndrome hémolytique et urémique (SHU), est ce que l'on appelle une microangiopathie thrombotique. Dans ce cas, la formation de caillots sanguins entraîne une perturbation du flux sanguin dans les plus petits vaisseaux sanguins. Cette perturbation entraîne ensuite une diminution de l'apport en oxygène aux organes alimentés (par exemple les reins ou le cerveau). La forme la plus fréquente de PTT est la forme acquise (environ 95 % des cas). Celle-ci est déclenchée par des anticorps dirigés contre la métalloprotéase qui clive normalement le facteur von Willebrand (ADAMTS 13). La protéase ADAMTS 13 joue un rôle important dans la cascade de la coagulation, un déficit entraînant une augmentation de l'apparition de caillots sanguins.
Les causes suivantes entrent en ligne de compte pour un PTT acquis :
La forme congénitale du PTT est également appelée syndrome d'Upshaw-Schulman ou cTTP ("congenital TTP"). Elle est responsable d'environ 5 % de tous les cas de maladie et se manifeste souvent dans la petite enfance (environ 50 à 60 % des cas). Certains patients ne deviennent toutefois symptomatiques qu'à l'âge de 30 à 40 ans. La PTTc est due à une diminution congénitale de l'activité de l'ADAMTS13, dont on connaît actuellement plus de 100 mutations responsables. Le plus souvent, c'est une diminution de l'activité de l'ADAMTS 13 ou une diminution de la sécrétion de la métalloprotéase qui déclenche la maladie.
Les déclencheurs possibles d'une poussée de PTTc sont par exemple :
Médicaments contre le paludisme
gemcitabine (cytostatique)
quétiapine (antipsychotique)
Cyclosporine
Tacrolimus
Infections
Facteurs déclenchants
Les causes d'un PTT acquis ou d'une poussée de la maladie au cours d'un PTT sont généralement des infections grippales ou gastro-intestinales. En outre, des médicaments tels que la quinine, le Tiklyd ou la mitomycine peuvent déclencher un PTT.